QUAL O PAPEL DA ALIMENTAÇÃO NA SAÚDE OCULAR?
Manter a saúde depende basicamente de 5 fatores: alimentação saudável, exercício físico, sono de qualidade, água e administração do estresse.
No organismo, qualquer órgão ou sistema é regulado eficientemente quando todas essas variáveis estão em equilíbrio.
O que aconteceu com a humanidade ao longo do tempo foi uma transgressão às regras básicas de saúde. Escolhas equivocadas fizeram com que o grande avanço cientifico e tecnológico na Medicina nos tornasse mais longevos…, mas sem a qualidade de vida esperada.
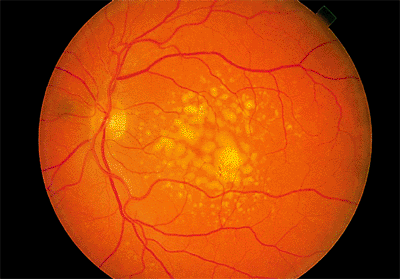
Em relação aos olhos, as doenças degenerativas mais prevalentes na senilidade são o glaucoma e a degeneração macular relacionada à idade (DMRI).

Não incluí a catarata por entender que a perda de transparência do cristalino é comum a todos nós no processo de envelhecimento. Como muitos dizem, a “catarata é o cabelo branco do olho”. Alguns apresentam perda transparência mais cedo do que outros por diversos fatores (metabólicos, traumas, descargas elétricas, fumo, etc). Em geral a cirurgia (indicada apenas quando há déficit funcional importante e que altere a qualidade de vida do indivíduo) restaura a acuidade visual.
Assim como todas as outras doenças crônicas degenerativas que se tornaram epidêmicas neste século, a DMRI tem fatores de risco modificá- veis como o hábito de fumar, uma alimentação pobre em frutas, legumes e verduras (fontes de micronutrientes essenciais ao metabolismo celular retiniano). Além de ambiente anaeróbio estimulado pelo sedentarismo. Esse ambiente pró-inflamatório promove mudança no metabolismo local.
Como consequência, as alterações degenerativas do envelhecimento são aceleradas e maximizadas. Dependendo da história metabólica de cada indivíduo, do tipo de agressão crônica a que esteve submetido durante a vida, a evolução do quadro é bem variável. Existem duas formas de DMRI: a forma seca e a úmida (bem mais grave, com desfechos negativos importantes e de rápida evolução).
O papel de alimentação na saúde ocular é o mesmo que na saúde dos outros órgãos e sistemas: garantir que as células recebam os micronutrientes necessários à manutenção da higidez do sistema visual.


Como vivemos na era do fast food (escolha equivocada), nossas células se ressentem em algum momento da falta de nutrientes. O organismo tenta retirar de um sistema para nutrir outro, vai tentando se equilibrar …mas em algum momento uma disfuncionalidade ocorre…e a doença surge.
Vale a pena usar suplementos alimentares para promover a saúde dos olhos?
Existem complicações (efeitos negativos potenciais) com uso indiscriminado de antioxidantes. Altos níveis de suplementos antioxidantes têm o potencial de promover o desequilíbrio dos mecanismos fisiológicos de homeostase e se tornarem pró-oxidantes aumentando o risco das doenças crônicas degenerativas, as mesmas que se pretende prevenir com a suplementação!

Por isso volta e meia surgem publicações a respeito de excesso de vitaminas e câncer, excesso de minerais e arritmias, doenças cardiovasculares…e por aí vai.
A suplementação pontual e supervisionada é válida por tempo determinado, enquanto se faz a reeducação alimentar. Depois os micronutrientes serão ofertados através de uma alimentação saudável e bem controlada (a dita nutrição funcional). Por conta da biodisponibilidade maior serão totalmente absorvidos e estarão suprindo de forma ideal a necessidade celular.
Ainda há muito o que aprender…ainda não temos um consenso fidedigno baseado em evidencias.
Mas hoje trabalhamos com a ideia de que a ingesta de vitaminas e minerais, pela absorção ativa dos micronutrientes “in natura”, através de uma alimentação mais saudável ainda é a melhor forma de manter níveis plasmáticos de antioxidantes!
No caso da DMRI, o Instituto Nacional de Saúde americano publicou dois estudos (AREDS 1 e 2) sugerindo protocolo de suplementação em indivíduos que JÁ TÊM DIAGNOSTICO DE DMRI SECA ou que têm familiares diretos com a doença.
NÃO É recomendada suplementação para prevenção de DMRI! Somente na tentativa de retardar a evolução da doença JÁ EXISTENTE!
O consenso atual nesses casos seria suplementar em casos de DMRI SECA (categorias 3 E 4):
VITAMINA C 500MG
VITAMINA E 400UI
OXIDO DE ZINCO 80MG
AC.CUPRICO (COBRE) 2MG
OMEGA 3 (OLEO PEIXE) 1G (epa180mg : dha 120mg)
LUTEINA+ZEAXANTINA 10MG
Estudos como o AREDS, o LUNA e o POLA (francês) sugerem papel protetor principalmente da zeaxantina contra a DMRI. Porem outros estudos NÃO FORAM CAPAZES de mostrar correlação positiva entre a suplementação e benefícios na prevenção da DMRI.
Quais alimentos influenciam diretamente na saúde da visão?
 O glutation (ou glutationa) é uma molécula muito importante no metabolismo ocular e com o envelhecimento sua concentração intra-ocular diminui bastante. A ingesta de alimentos que contém alguns nutrientes específicos auxilia na síntese orgânica do glutation. O ácido alfa-lipoico e ao aminoácido cisteina são alguns desses nutrientes.
O glutation (ou glutationa) é uma molécula muito importante no metabolismo ocular e com o envelhecimento sua concentração intra-ocular diminui bastante. A ingesta de alimentos que contém alguns nutrientes específicos auxilia na síntese orgânica do glutation. O ácido alfa-lipoico e ao aminoácido cisteina são alguns desses nutrientes.
Encontramos alfa-lipoico no espinafre, tomate, ervilhas e couve de bruxelas. Algumas fontes de cisteina são gema de ovo, alho, pimenta e brócolis. O selênio também é vital! Fontes interessantes são as nozes, as sementes de girassol, aveia, atum, ovos e arroz integral.

As três melhores fontes de luteína e zeaxantina na categoria de vegetais de folhas verdes são a couve, o espinafre e o repolho. Outras fontes seriam: brócolis, pimenta alaranjada, pimenta vermelha, gema de ovo (quanto mais alaranjada for a gema, maior a quantidade de carotenoides).
Vegetais frescos (crus) como a couve e salsa no suco verde diário…uma excelente opção! 
Em relação aos temperos, a salsa, o açafrão, o cominho e a canela são os mais importantes. O manjericão e a páprica também são excelentes opções! E se usarmos junto com pimenta vermelha maior a quantidade de luteína e zeaxantina será absorvida!
Principais fontes de zinco são ostras, gérmen de trigo, carne vermelha e fígado de boi. Fontes de cobre são as ostras e fígado.
As fontes de ômega 3 são principalmente os peixes de água fria, ricos em EPA e DHA, ácidos graxos de cadeia longa, do grupo ômega 3 (salmão, sardinha, cavalinha, etc). O salmão criado em cativeiro tem mais ômega 6 do que ômega 3.
Por isso a suplementação de ômega 3 tem sido mais discutida e deve ser bem avaliada a origem do ácido graxo que é suplementado ou ingerido através da alimentação.





 O glutation (ou glutationa) é uma molécula muito importante no
O glutation (ou glutationa) é uma molécula muito importante no 








