Monitorizando o glaucoma…
Nem sempre é fácil conduzir o paciente através dos anos em seu controle diuturno relacionado à doença glaucomatosa! E quanto mais (e melhor) informado o indivíduo está em relação às dificuldades diagnósticas e terapeuticas do glaucoma, melhor sucedido é em sua cruzada contra o dano visual e na tentativa do melhor controle possivel da sua doença!
Mais condições terá de entender a doença e auxiliar o médico na tarefa de manter a sua qualidade de vida.
Uma vez atendi um indivíduo que tinha sido diagnosticado e usava colírios para glaucoma havia mais de 10 anos. Nos últimos 2 anos teve que trocar de oftalmologista por ter mudado de plano de saúde. Ainda não havia elegido outro médico para acompanhar o seu tratamento e se contentava em medir a PIO, de tempos em tempos.
Ele veio à consulta, segundo suas palavras, “apenas para medir a pressão dos olhos”. Depois da consulta padrão, apesar da relutância dele, foi feito um exame de campo visual. No fechamento da consulta conversamos e eu expliquei que a PIO encontrada, apesar do valor (15mmHg), ainda não era a pressão ideal para o seu olho, pelo fato de ter havido uma piora significativa do campo visual em relação aos seus últimos exames (ele os havia levado). Isso indicava a necessidade da redução da PIO a níveis bem menores que os atuais 15mmHg. Mas ele insistia em dizer que a pressão estava normal porque durante anos a fio ela havia estado naquele patamar (15mmHg) e ele continuava bem. Sentia-se bem e enxergava muito bem.
Ele então acenou com a possibilidade de êrro no exame campimétrico, mas não se interessou por uma nova avaliação. Agradeceu a atenção e saiu convicto de que não havia nada com o que se preocupar.
Prefiro acreditar que eu não tenha sido clara na minha explicação ou ainda que a empatia necessária para uma relação médico-paciente produtiva não tenha se estabelecido. Espero que outro oftalmologista tenha conseguido medicá-lo de forma eficiente, evitando assim o desfecho negativo que se antecipava.
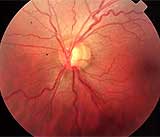
Em outro caso de uma paciente que eu diagnosticara e já acompanhava ao longo de 5 a 6 anos, com uma pressão máxima de 09mmHg (em uso de medicação), tive a angústia (e tristeza) de verificar uma evolução rápida e inesperada da doença. Ela estava estabilizada (ou pelo menos eu achava que estava, baseada nos critérios clínicos) havia mais de um ano.Os campos visuais seqüenciais não mostravam evolução e a PIO nunca mais esteve em 12mmHg (pressão máxima que teve ao longo de todo o seu tratamento). Os exames de imagem eram solicitados anualmente.
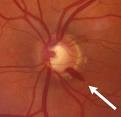
Uns oito meses após a última visita (sim, por esta ou aquela razão só a vi quase um ano depois) ela veio para controle. Fiquei assustada com a piora do defeito campimétrico. A PIO se mantinha em 09 mmHg mas, no fundo do olho, uma hemorragia na cabeça do nervo óptico indicava atividade da doença glaucomatosa. O nervo não estava sendo oxigenado devidamente. A PIO tinha que ser diminuída para aumentar o acesso de sangue à papila.
O que havia acontecido?
Ela era uma paciente de risco elevado. Tinha uma história familiar de cegueira por glaucoma (mãe), apresentava hipotensão arterial e migrânea. O controle da doença glaucomatosa era apenas aparente. A doença vascular sistêmica seguia seu curso. Se o controle oftalmológico tivesse permanecido trimestral ou quadrimestral talvez eu tivesse podido evitar a progressão da doença, ao perceber a necessidade de reduzir o valor da pressão-alvo.
Ela já havia sido submetida a uma M.A.P.A (monitorização ambulatorial da pressão arterial) que mostrara diminuição noturna da pressão arterial, porém dentro dos limites considerados fisiológicos. Mesmo assim eu solicitara ao seu clinico a prescrição de medicação para aumentar a pressão arterial ou pelo menos reduzir a hipotensão secundária que acontecia em situações como calor excessivo e outras presentes no dia a dia. Mas, nada disso adiantou. A insuficiência da pressão de pulso (ou pressão de perfusão) faz com que alguns tecidos deixem de ser oxigenados como precisam. Em outras palavras, o sangue não chega a determinados tecidos, desfavorecidos pela anatomia ou pela existência de uma resistência (local) maior que em outras áreas.
Nem a complementação terapêutica com a adição de outra droga anti-glaucomatosa (ela estava agora em uso de três colírios) e redução da PIO em mais 3mmHg (sua pressão média agora era de 6mmHg) foram suficientes para estabilizar o quadro (continuava apresentando hemorragias no disco óptico). Realizada uma cirurgia (fistulizante), hoje ela está mais bem controlada, tendo estabilizado o campo visual e o exame de imagem. Ainda hoje me pego pensando neste caso, tentando identificar decisões que poderiam ter feito diferença, se tivessem sido postas em prática na época.
O glaucoma é uma doença traiçoeira. Todo cuidado é pouco. Não devemos achar que estamos no controle, nunca!
O bom senso deve sempre prevalecer. O acompanhamento deve ser constante. E, sabendo que cada caso é um caso, o compromisso com a saúde do individuo, além da relação de confiança entre médico e paciente devem pautar as decisões a serem tomadas, assim como em toda e qualquer doença crônica e suas fases evolutivas.