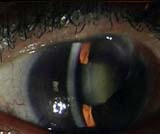
catarata senil
A catarata é,necessariamente, uma doença?
Qual a definição de doença?
Vamos falar da catarata senil (aquela que acontece com o envelhecimento…)
A catarata, quando acompanha os sinais e sintomas do envelhecimento não é doença. É tão somente mais um sinalizador do tempo. A opacificação do cristalino (termo que descreve o que acontece com a “lente do olho” na situação denominada catarata), é uma condição inevitável na existência humana, assim como as rugas. Esses sinais são mais precoces ou mais tardios,dependendo da constituição biológica do individuo e de seu viver (escolhas em relação à alimentação,meio ambiente,condicionamento físico,medicações que teve necessidade de fazer uso em diversas situações e pelas mais diversas razões,estressores internos e externos,enfim…).
Muitos pacientes dizem que tiveram “parentes que morreram com mais de 90 anos e nunca tiveram catarata”. Eu,sempre que posso,explico que essas pessoas tiveram seu cristalino opacificado sim, porém, como as atividades a que estavam submetidos não exigiam melhor acuidade; se não eram pessoas que utilizavam a “visão de detalhes” com muita freqüência (ou seja, pessoas que lêem muito,bordam,realizam atividades que exigem uma acuidade visual superior àquela necessária para assistir TV ,não legendada…) ou mesmo se essa redução da acuidade foi muito lenta (a ponto de haver adaptação do individuo à situação… e ele não sentir dificuldades…) ,isso é mais que natural. Afinal,quantos de nós vai ao clinico se queixar de estar com os cabelos cada vez mais brancos???? Ou mesmo,quando da consulta,ele comenta sobre rugas e fios brancos como “doenças”? Não, certo? Porque esses sinais fazem parte do processo degenerativo que é o envelhecimento… que pode tardar ou ser retardado … mas acontece, para todos nós!
Mas como hoje nossa exigência visual é bem maior e as agressões possíveis ao organismo também são mais intensas ( estado pró-inflamatorio, pelos hábitos alimentares cada vez mais equivocados, pelo meio ambiente e a relação camada de ozônio/radiação UV cada vez mais intoxicante, alem de outras causas, levando à antecipação da degeneração orgânica), a opacificação cristaliniana nos atrapalha em maior proporção do que há 30 anos atrás.

a visão fica mais embaçada...mais dificil...
Os sintomas iniciais são as flutuações na qualidade da visão.
Essas flutuações podem estar relacionadas à intensidade de luz ( pouca ) ou à baixa qualidade quando há pouco contraste (visão pior ao entardecer ). Ou seja, a visão é percebida como pior, mais em determinados momentos do que em outros. O individuo começa a perceber que mesmo usando óculos, sua visão continua “meio” embaçada, não enxerga como antes. A sensação é como se as lentes dos óculos estivessem sujas. É comum trazerem a queixa de trocas sucessivas de óculos, sem beneficio visual percebido com a troca. Isso se dá porque o cristalino,antes transparente, agora está ficando mais amarelado (como roupa branca guardada no armário por muito tempo,não é isso que ocorre?).
E enxergar através de um filtro amarelo,não é igual a enxergar através de um vidro “blindex” limpissimo,por exemplo…principalmente quando a atividade é a leitura à noite…Nesse caso,a maior potencia na iluminação melhora muito essas queixas.Assim como para dirigir à noite,as lentes com filtro que ajuda a aumentar o contraste (lentes “night drive”) melhoram muito a acuidade visual nos estágios iniciais da catarata.
Outros sintomas comuns são: halos ao redor das luzes à noite, aumento da miopia no individuo míope ou surgimento dela em outros que nunca foram míopes.Mudança de tipo de “erro refracional” ou seja, o individuo era hipermetrope …essa hipermetropia vem diminuindo progressivamente e de repente …ele passa a funcionar como um miope.Além de visão dupla ou visão “com sombras”.
Acredito que nada na natureza existe sem uma finalidade. Partindo desse principio,e baseada em mais de 30 anos de experiência clinica,percebo que se respeitamos mais o “timing” do organismo,ele agradece no longo prazo…
Ou seja,alguém já se perguntou porque o cristalino se opacifica com o tempo? Será que se trata apenas de uma alteração senil,sem motivo aparente exceto a própria degeneração? Assim como as rugas, por exemplo…
Mas,e se não for assim? Será que o cristalino não tem a função de filtrar a luz azul e reduzir os danos que ela causa à principal área retiniana (a mácula) e com isso,manter a qualidade visual por mais tempo ao longo do processo de envelhecimento (quando inclusive a quantidade de pigmentos protetores diminui acentuadamente)? Se assim não fosse,porque os fabricantes teriam se voltado para a fabricação de uma lente intra-ocular (LIO) cujo maior apelo é o fato de não ser “transparente” como as outras e sim amarelada (como o cristalino senil)?

LIO implantada no olho (em posição,no centro da pupila)
Alguem pode afirmar que a remoção do cristalino senil (amarelo-alaranjado),ou seja, a cirurgia de catarata (facectomia), nos pacientes com predisposição para a degeneração macular relacionada à idade, não acelera o desenvolvimento ou o aparecimento da doença (DMRI)?

um tipo de lente para implante intra-ocular
Os trabalhos publicados são unanimes em contradizer essa hipótese?
Então porque apressar uma situação que no longo prazo aumenta o risco da DMRI quando o paciente ainda não tem maior queixa em relação à sua visão? Por que a cirurgia precoce ou, pior ainda, a extração do cristalino em olho sem catarata,apenas com finalidade refrativa (diminuir ou eliminar o “grau” que o individuo usa ,na alta miopia).Justamente o paciente que tem a retina debilitada em relação aos outros indivíduos não míopes! Não consigo entender a razão dessa prática.Será que é apenas desconhecimento, falta de competencia e/ou excesso de zelo meu?
Que o paciente aceite a idéia de estar “livre dos óculos” não estranho,principalmente se ele não é advertido a respeito das possíveis complicações futuras.Mas que o médico sugira esse procedimento…não consigo entender…Nossa função (médicos) é proteger o paciente da doença e não contribuir para sua maior incidencia, principalmente por conta de procedimentos invasivos possiveis mas desnecessários (no caso da cirurgia refrativa relacionada à remoção do cristalino transparente).
Alguns cirurgiões me têm na conta de uma médica que é “contra a cirurgia de catarata”. Como poderia eu ser contrária a uma prática que devolve a visão ao paciente? Que aumenta a qualidade de vida na senilidade? Jamais poderia adotar uma postura tão radical! Seria pouco inteligente se assim o fizesse.O que quero garantir ao meu paciente é apenas a segurança de uma postura mais conservadora, expectante,para melhor avaliar o momento de intervir.De um lado a melhora da qualidade de visão a curto prazo (cirurgia precoce).Do outro , a possibilidade de antecipar ou agravar a DMRI (e outras complicações retinianas e maculares), com a intervenção cirúrgica.Se pudéssemos avaliar (com boas chances de acertar),o tempo de vida de cada um,seria mais fácil decidir.Mas como não temos esse poder,me parece mais inteligente e seguro intervir quando a qualidade de vida estiver prejudicada e esse prejuizo for ativamente referido pelo próprio paciente.
A indicação cirúrgica à simples observação de uma catarata num exame de rotina,sem que o paciente se queixe da visão obtida com nova prescrição de óculos, me parece totalmente desnecessária.(E mal indicada!) Alguns dirão que, quando a catarata já está mais desenvolvida, aumentam as chances de uma cirurgia mais demorada. O que levaria a um pós-operatório imediato mais difícil e um outro “gatilho” para a mesma DMRI (e outras patologias) que estávamos tentando evitar.Eu digo que, se assim for, provavelmente terei dado oportunidade de mais alguns anos de melhor visão para o individuo. Porque ele provavelmente também seria o paciente que deflagraria o processo macular numa cirurgia mais precoce. E aí…ele teria sido submetido a um sofrimento maior porque estaria convivendo há mais tempo com uma visão muito ruim.
Ver embaçado é uma coisa…não distinguir é outra,bem diferente!

como é a leitura de um texto ...para um individuo com DMRI

uma paisagem...vista pelo olho com DMRI
Na dúvida,cabe ao medico fazer uma investigação da qualidade de vida desse individuo atraves da aplicação de um questionario (VFQ “visual functioning questionnaire”) referido na literatura médica e disponivel em várias bases de dados. http://www.nei.nih.gov/resources/visionfunction/vfq_ia.pdf http://www.rand.org
Costumo indicar cirurgiões com grande experiência (e excelente casuística) . Ainda assim, procuro antes manter o individuo bem monitorizado do ponto de vista retiniano, “preparando” esse olho para o procedimento.Tento ainda diminuir o estado pró-inflamatorio do paciente alguns meses antes da cirurgia (se já não tiver conseguido melhorar o habito alimentar dele como fator de melhora de qualidade de vida e não apenas com objetivo cirurgico).
Alem disso, as decisões devem sempre ser tomadas em conjunto (medico e paciente e/ou familiares). E com total conhecimento do paciente a respeito do procedimento a que está sendo submetido,benefícios e situações que podem surgir a curto, médio e longo prazo.Como tentar evitá-las e como conduzi-las caso aconteçam. Uma indicação segura será sempre benvinda.
E a relação medico-paciente se fortalece nessa circunstancia,o que já é “meio caminho andado” na direção do sucesso terapêutico!
Leia mais sobre catarata nos links abaixo:
http://saudedofuturo.wordpress.com/2008/10/18/catarata-tudo-sobre-catarata/
http://olyntho.wordpress.com/2010/01/25/catarata-%E2%80%93-reabilitando-a-visao/
http://drvisao.com.br
http://portaldaoftalmologia.com.br





